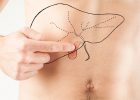
Поджелудочная железа – это важнейший орган пищеварения. Несмотря на свой маленький размер, она выполняет незаменимые функции – пищеварительную, энергетическую и обменную. Именно поджелудочная железа ответственна за выработку инсулина и поддержание нормального уровня глюкозы в крови.
Что такое панкреатит и чем он опасен?
Панкреатит – это воспаление поджелудочной железы. Панкреатит, симптомы которого бывают очень разными, возникает из-за неправильного оттока из поджелудочной железы секрета и преждевременной активации ферментов. Далее эти ферменты вместо переваривания пищи начинают переваривать сам орган. Таким образом возникает воспаление. Болезнь бывает двух видов:
- Хронический панкреатит
- Острый панкреатит
О причинах, симптомах и видах воспаления поджелудочной читайте далее.
Причины панкреатита
- Чрезмерное и регулярное (!) употребление алкоголя;
- Заболевания желчного пузыря;
- Воспалительные заболевания желудочно-кишечного тракта – гастрит, дуоденит, язвенная болезнь;
- Операции на животе;
- Механические повреждения живота – ранения, удары, ушибы;
- Употребление определенных медицинских препаратов. Чаще всего – гормональных;
- Хронические заболевания печени;
- Инфекционные заболевания – свинка, скарлатина, гепатит В и С;
- Наличие у пациента глистов или простейших;
- Аномалии поджелудочной железы – опухоли или определенное строение;
- Гормональный сбой;
- Панкреатит «по наследству». У кого-то из прямых родственников уже был панкреатит;
Примерно у 20% людей воспаление поджелудочной развивается без видимой причины.
Статистика больных панкреатитом
- 30 % — это алкоголики;
- 20 % — имеют лишний вес;
- 30 % имеют заболевания печени и поджелудочной железы;
- 10 % — перенесли травму или ранение в живот;
- 10 % — имеют наследственную предрасположенность к заболеванию ЖКТ.
Симптомы
Для начала рассмотрим, как проявляется болезнь в острой форме. Острый панкреатит похож на пищевое отравление. В этом коварность заболевания – обыкновенные люди принимают воспаление поджелудочной железы за отравление недоброкачественными продуктами. Отсюда следует самолечение и потеря драгоценного времени.
Важно! Острый панкреатит требует лечения у компетентного врача!
Перечислим «характерные» симптомы острого панкреатита:
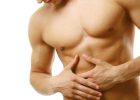
- Сильная боль в животе. Может локализоваться как в правом, так и в левом подреберье;
- Общее недомогание;
- Повышенная температура тела. Чем сильней воспаление, тем выше температура;
- Тошнота и рвота. При этом после выхода пищи наружу облегчения не следует;
- Запор или понос;
- Умеренная одышка;
- Икота. Развивается из-за рвоты;
- Вздутие и другие неприятные ощущения внутри живота;
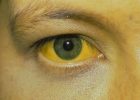
- Изменение цвета кожи – появление синюшных пятен, пожелтение или покраснение лица.
Острый панкреатит проявляет себя сильной болью вверху живота. Если воспаление затронуло всю поджелудочную железу, то боль будет носить опоясывающий и резкий характер. Она может отдавать в грудину, спину или почки.
Хронический панкреатит выражается не только воспалением поджелудочной, но и структурными изменениями ткани органа. Паталогические изменения в железе прогрессируют.
Хроническое воспаление поджелудочной железы развивается в 2 этапа:
- Начальный. Симптомы то появляются, то исчезают. Человек продолжает «нормально жить» – ходить на работу, глуша боль таблетками от живота и периодически соблюдая диету при панкреатите. Симптомы то угасают, то возникают снова. Эта стадия может длиться от года до десяти лет;
- Постоянный. Основной симптом перехода болезни в постоянную стадию –хронические боли в животе. Если на начальной стадии о боли в животе можно забыть, выпив обезболивающую таблетку, то на постоянной боль становится верным спутником человека. Обязательно возникают проблемы со стулом. Запоры чередуются с поносами.
На человека с хроническим панкреатитом больно смотреть – худоба, бледная или землистая кожа, синяки под глазами из-за хронического недосыпа.
Важно! Единственный выход из положения – срочно к врачу, пока болезнь не зашла слишком далеко. У нас есть хорошие новости: как острый, так и хронический панкреатит – заболевания обратимые, при правильном или своевременном лечении можно поправиться полностью.
Приступ панкреатита – не спутаешь ни с чем
Обострение воспаления органа сопровождается сильной и тупой болью всего живота. Эта боль не снимается таблетками, сменой позы тела и чем-либо другим. При приступе панкреатита нужно вызывать скорую помощь. Человека кладут в стационар, под капельницу с серьезными препаратами и наблюдение врача.
Диагностика
Проводится у гастроэнтеролога в несколько этапов:
- Сбор жалоб пациента. Человек максимально подробно рассказывает историю болезни. Когда начались боли, какова их выраженность и периодичность;
- Ощупывание живота человека. Врач проводит диагностический тест на стимуляцию органа;
- УЗИ поджелудочной железы;
- Проведение компьютерной томографии в случаи необходимости;
- Анализы крови: клинический и биохимический. Это нужно для определения уровня СОЭ, лейкоцитов и билирубина;
- Анализ крови на глюкозу;
- Анализ кала – основной лабораторный способ диагностики панкреатита. Его цель – определение уровня эластазы и непереваренных жиров.
Как лечить панкреатит?
Метод лечения воспаления поджелудочной железы у каждого человека будет индивидуальным. Назначается врачом после диагностики.

В острой форме
Человек с острым панкреатитом помещается в палату интенсивной терапии. При тяжёлой форме заболевания проводится операция по установке дренажей.
Далее назначается лекарственная терапия:
- антибиотики;
- противовоспалительные препараты;
- ферменты;
- гормоны;
- кальций;
- желчегонные препараты;
- обволакивающие препараты на основе трав.
Лечение острого воспаления поджелудочной железы занимает от двух до трёх недель.
В хронической форме
При хронической форме панкреатита боль утихает или выражена не сильно, поэтому антибиотики не назначают. Врач подбирает ферменты и составляет индивидуальную диету.
Список препаратов будет следующим:
- ферменты для поджелудочной железы;
- витамины В, А, Д, Е и К;
- желчегонные препараты;
- дуоденостаз. В случае проблем с кишечником.
При хроническом панкреатите приём ферментов и диета могут быть назначены пожизненно. Диета — это лучшая профилактика воспаления поджелудочной железы.
Немного о роли народной медицины в лечении поджелудочной железы
Любые заболевания желудочно-кишечного тракта лучше всего лечить комплексно – антибиотиками, народными методами и диетой. Воспаление снимается только антибиотиками. А вот дальше на помощь приходит народная медицина.
Несколько полезных снадобий, которые легко готовятся в домашних условиях:
- Цветы календулы, бессмертника и пустырника. По половине ложки каждого смешать в литровой банке и залить кипятком. Пить 3-4 раза в день по трети стакана перед каждым приемом пищи;
- Отвар из укропа. Одну столовую ложку измельченного укропа нужно залить 300 мл кипятка. Пить небольшими глотками перед приемами пищи;
- Гречка с кефиром. Промываем стакан гречневой крупы, заливаем его кефиром. Оставляем на ночь настаиваться. Утром делим его на две порции. Первую съедаем вместо завтрака, вторую – оставляем на полдник или другой прием пищи.
Подытожим: лечение поджелудочной в домашних условия – это отличное дополнение к лекарственной терапии. Однако обострение панкреатита и сильные боли при панкреатите лечатся только в больнице!
Сильные боли при панкреатите
Диета
Правильная диета при панкреатите — это половина пути к выздоровлению.
В первые два дня от начала заболевания назначается голодание. Можно пить воду, рекомендуется минеральную. Хорошо также пойдут чай и отвар шиповника. Следующие семь дней нужно соблюдать низко-калорийную диету.
Меню при панкреатите исключает следующие продукты:
- сырые овощи и фрукты;
- жареные продукты;
- копчености;
- бульоны.
Вся остальная пища употребляется в протертом виде.
При хроническом панкреатите диета должна соблюдаться всю жизнь. Пища должна содержать максимальное количество белков и минимальное жиров и углеводов.
Рекомендуемые продукты:
- подсушенные хлебцы и булки;
- овощные супы;
- паровые котлеты или мясо на пару из индейки, курицы, кролика или говядины
- варёная нежирная рыба;
- омлет на пару из 1-2 яиц;
- вареные яйца;
- крупы — манка, гречка, овсянка;
- овощи — картофель, тыква, кабачки;
- не кислые яблоки и груши;
- некрепкие травяные и фруктовые чаи.
Нерекомендуемые продукты:
- жирные сорта мяса — свинина, утка, баранина;
- жареные и копченые блюда;
- жареная рыба;
- сало;
- холодец;
- соленые и маринованные огурцы;
- грибы;
- колбаса, ветчина, бекон;
- сдоба и шоколад;
- газированные напитки;
- алкоголь;
- инжир;
- виноград.

Меню при панкреатите — это важнейшая составляющая лечения поджелудочной железы. А правильное питание — залог здорового желудочно-кишечного тракта в целом.
Профилактика
Зависит от типа заболевания. Приступ панкреатита необходимо лечить в больнице под наблюдением компетентных врачей. Если же болезнь находится в стадии ремиссии, то нужно придерживаться определенной профилактики. В первую очередь – отказаться от сигарет и алкоголя. Вредные привычки – это лишняя нагрузка на поджелудочную железу. При избавлении от них, нагрузка на орган снижается, ферментов выделяется меньше, поджелудочная отдыхает.
Второй очень важный момент – поддержание здоровья печени и желчного пузыря. При хроническом панкреатите полезно пить желчегонные препараты курсами. И провериться у гастроэнтеролога на камни в желчном пузыре.
Третий важный момент – не переедать и питаться дробно. Поджелудочная железа не любит:
- Большие промежутки между приемами пищи;
- Когда вы сразу кушаете много и сытно. Не стоит кушать 1 раз в день хорошо, а остальное время перебиваться сухими закусками;
- Смешения белков и углеводов.
Поджелудочная железа любит разгрузочные дни и голод. Вообще, поголодать пару раз в месяц очень полезно для всего желудочно-кишечного тракта. В день голодания обязательно пить много воды и делать травяные настойки. Например, отвар из ромашки и некрепкие травяные чаи.
Четвертый момент касается физических нагрузок. При хроническом панкреатите противопоказаны физические тренировки с весами и ношение больших тяжестей. Это может спровоцировать переход болезни в острую стадию. Панкреатитчикам рекомендуются занятия йогой, пилатесом и дыхательной гимнастикой.
Боли при панкреатите, приступ панкреатита, отсутствие аппетита и проблемы со стулом — явления обратимые. Самое главное — вовремя обратиться к компетентному врачу и быть последовательным в лечении. Ни в коем случае нельзя бросать пить ферменты и впадать в обжорство после того, как «полегчало».
Напоследок пару полезных советов:
- Питание при панкреатите должно содержать немного сладкого (оптимально – мед);
- Если у вас уже были признаки панкреатита, раз в год нужно посещать гастроэнтеролога для контроля состояния поджелудочной железы.
Здоровый образ жизни и отсутствие вредных привычек сохранят вашу поджелудочную железу здоровой на долгие годы!
Данная статья размещена исключительно в общих познавательных целях посетителей и не является научным материалом, универсальной инструкцией или профессиональным медицинским советом, и не заменяет приём доктора. За диагностикой и лечением обращайтесь только к квалифицированным врачам, в государственных больницах и частных клиниках.