Диагностические тесты и процедуры являются жизненно важными инструментами, которые помогают врачам подтвердить или исключить неврологическое расстройство или другое медицинское состояние. Столетие назад единственным способом поставить точный диагноз для многих неврологических расстройств было провести вскрытие после того, как кто-то умер. Сегодня новые приборы и методы позволяют ученым оценивать работу живого мозга и контролировать активность нервной системы по мере ее возникновения. Теперь у врачей есть мощные и точные инструменты, чтобы лучше диагностировать заболевание и проверить, насколько хорошо может работать та или иная терапия.
Пожалуй, наиболее значительные изменения за последние 10 лет, произошли в области генетического тестирования и диагностической визуализации. Многое было почерпнуто из секвенирования генома человека (полного набора генов человека) и разработки новых технологий, которые обнаруживают генетические мутации. Улучшенные методы визуализации обеспечивают высокое разрешение изображений, что позволяет врачам просматривать структуру головного мозга. Специализированные методы визуализации могут визуализировать изменения в деятельности головного мозга или количество определенных химических веществ головного мозга. Ученые продолжают совершенствовать эти методы, чтобы предоставить более подробную диагностическую информацию.
Исследователи и врачи используют различные диагностические методы визуализации и химические и метаболические тесты для обнаружения, управления и лечения неврологических заболеваний. Многие тесты могут быть выполнены в кабинете врача или в амбулаторном учреждении для тестирования, с небольшим или любым риском для человека. Некоторые процедуры выполняются в специализированных условиях для определения конкретных нарушений или аномалий. В зависимости от типа теста, результаты могут быть немедленными или могут занять некоторое время для обработки.
Что такое неврологическое обследование?
Неврологическое обследование оценивает моторные и сенсорные навыки, слух и речь, зрение, координацию и баланс. Он также может проверить психическое состояние, настроение и поведение. В исследовании используются такие инструменты, как камертон, фонарик, рефлекторный молоток и инструмент для исследования глаза. Результаты неврологического обследования и истории болезни пациента используются для определения перечня возможностей, известных как дифференциальная диагностика, которые помогают определить, какие дополнительные диагностические тесты и процедуры необходимы.
Каковы некоторые из наиболее распространенных скрининговых тестов?
Лабораторные скрининговые тесты: кровь, моча или другие жидкости организма, могут помочь врачам диагностировать заболевание, понять тяжесть заболевания и контролировать уровень терапевтических препаратов. Некоторые тесты, назначенные врачом в рамках регулярного обследования, предоставляют общую информацию, в то время как другие используются для выявления конкретных проблем со здоровьем. Используйте наш новый сервис онлайн диагностики заболеваний по симптомам. Например, биохимический анализ крови может свидетельствовать об инфекциях, токсинах, нарушениях свертываемости или антителах, которые сигнализируют о наличии аутоиммунного заболевания. Генетическое тестирование ДНК, выделенной из клеток крови или слюны, может быть использовано для диагностики наследственных нарушений. Анализ жидкости, окружающей головной и спинной мозг, позволяет выявить менингит, энцефалит, острое и хроническое воспаление, вирусные инфекции, рассеянный склероз и некоторые нейродегенеративные нарушения. Химическое и метаболическое тестирование крови может указывать на некоторые мышечные расстройства, белковые или жировые расстройства, которые влияют на мозг и врожденные ошибки обмена веществ. Анализы крови позволяют контролировать уровень терапевтических препаратов, используемых для лечения эпилепсии и других неврологических расстройств. Анализ образцов мочи может выявить токсины, аномальные метаболические вещества, белки, вызывающие заболевание, или признаки определенных инфекций.
Генетическое тестирование людей с семейным анамнезом неврологического заболевания может определить, являются ли они носителями одного из известных генов, вызывающих расстройство. Генетическая консультация может быть рекомендована пациентам или родителям тестируемых детей, чтобы помочь им понять цель тестов и то, что могут означать результаты. Генетическое тестирование, которое используется для диагностики или лечения, должно проводиться в лаборатории, которая была сертифицирована для клинического тестирования. Клиническое тестирование может искать мутации в определенных генах или в определенных областях нескольких генов. Это тестирование может использовать панель генов для определенного типа заболевания (например, эпилепсия с детским началом) или тест, известный как секвенирование всей экзомы. Экзомы — это части генома, образованные экзонами, которые кодируют белки. Секвенирование экзома может занять несколько месяцев для анализа. Клиницисты и исследователи также секвенируют целые экзомы или целые геномы, чтобы обнаружить новые гены, которые вызывают неврологические расстройства. Эти гены в конечном итоге могут быть использованы для клинического тестирования в более сфокусированных панелях.
Пренатальное генетическое тестирование позволяет выявить многие неврологические нарушения и генетические аномалии в утробе матери (пока ребенок находится внутри материнской утробы).
- Кровь матери может быть проверена на наличие аномалий, которые предполагают риск генетического расстройства. Бесклеточная ДНК из крови матери также может быть использована для поиска синдрома Дауна и некоторых хромосомных нарушений.
- Врачи также могут использовать тип анализа крови, называемый тройным экраном, для выявления некоторых генетических нарушений, в том числе трисомии (расстройства, такие как синдром Дауна, при котором у плода есть дополнительная хромосома) у нерожденного ребенка. Проба крови берется у беременной женщины и тестируется на три вещества: альфа-фетопротеин, человеческий хорионический гонадотропин и эстриол. Тест проводится между 15-й и 20-й неделями беременности. Обычно требуется несколько дней, чтобы получить результаты с тройного экрана. Аномальные результаты тройного экрана могут указывать на возможную проблему, такую как spina bifida (неполное развитие головного мозга, спинного мозга или защитных оболочек мозга) или хромосомная аномалия. Тем не менее, тест имеет много ложноположительных результатов, поэтому необходимо дополнительное тестирование, чтобы подтвердить, если есть проблема.
- Амниоцентез обычно проводится на 14-16 неделе беременности. Он проверяет образец околоплодных вод в утробе матери на наличие генетических дефектов (клетки, обнаруженные в жидкости и плоде, имеют одинаковую ДНК). Под местной анестезией тонкая игла вводится через живот женщины и в матку. Около 20 миллилитров жидкости (примерно 4 чайные ложки) отводится и отправляется в лабораторию для оценки. Результаты тестов часто занимают 1-2 недели.
- Отбор проб ворсин хориона осуществляется путем удаления и тестирования очень небольшого образца плаценты на ранних сроках беременности. Образец, содержащий ту же ДНК, что и плод, удаляется катетером или тонкой иглой, введенной через шейку матки, или тонкой иглой, введенной через брюшную полость. Результаты обычно доступны в течение 2 недель.
Сканирование головного мозга включает несколько типов методов визуализации, используемых для диагностики опухолей, пороков развития кровеносных сосудов, инсульта, травм, аномалий развития головного мозга и кровоизлияний в головной мозг. Виды сканирования головного мозга включают компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ), позитронно-эмиссионную томографию (ПЭТ) и однократное протонное эмиссионное сканирование (СПЭК).
- Компьютерная томография (КТ) использует рентгеновские лучи для получения двумерных изображений органов, костей и тканей. Компьютерная томография может помочь в правильной диагностике, показывая область головного мозга, которая подвергается воздействию. Компьютерная томография может быть использована для быстрого обнаружения кровоизлияния в мозг и определения того, может ли человек, перенесший инсульт, безопасно получать внутривенное лечение для растворения сгустков крови. Компьютерная томография также может быть использована для выявления костных и сосудистых нарушений, опухолей и кист головного мозга, повреждений головного мозга от травмы головы, гидроцефалии, повреждений головного мозга, вызывающих эпилепсию и энцефалит, среди других расстройств. Контрастный краситель может быть введен в кровоток, чтобы выделить различные ткани в головном мозге. КТ позвоночника может быть использован для выявления грыж межпозвонковых дисков, переломов позвоночника или стеноза позвоночника (сужение позвоночного канала).Компьютерная томография занимает около 20 минут и обычно выполняется в амбулаторном центре визуализации или в больнице. Человек лежит на специальном столе, который скользит в узкую, пончикообразную камеру. Звуковая система, встроенная в камеру, позволяет человеку общаться с врачом или техником. Рентгеновские лучи (ионизирующее излучение) проходят через тело под различными углами и регистрируются компьютеризованным сканером. Данные обрабатываются и отображаются в виде изображений поперечного сечения, или “срезов”, внутренней структуры тела или органа. Иногда легкое успокоительное может быть дано, если человек не может лежать спокойно, и подушки могут быть использованы для поддержки и стабилизации головы и тела.Если контрастный краситель вводится в Вену, сканируемый человек может чувствовать тепло или прохладу, когда краситель циркулирует по кровотоку, или может испытывать легкий металлический привкус. КТ-сканирование особенно полезно у людей, которые не могут пройти МРТ. Поскольку КТ использует рентгеновские лучи, беременные женщины должны избегать теста из-за потенциального вреда для плода.
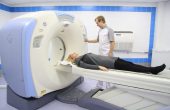
- Магнитно-резонансная томография (МРТ) использует генерируемые компьютером радиоволны и мощное магнитное поле для получения детальных изображений тканей организма. Используя различные последовательности магнитных импульсов, МРТ может показать анатомические изображения головного или спинного мозга, измерить кровоток или выявить залежи минералов, таких как железо. МРТ используется для диагностики инсульта, черепно-мозговой травмы, опухолей головного и спинного мозга, воспаления, инфекции, сосудистых нарушений, повреждений головного мозга, связанных с эпилепсией, аномально развитых областей головного мозга и некоторых нейродегенеративных нарушений. МРТ также используется для диагностики и мониторинга таких нарушений, как рассеянный склероз. Контрастный краситель может быть введен в Вену для улучшения видимости определенных областей или тканей.МРТ-сканер состоит из трубки, окруженной очень большим цилиндрическим магнитом. Эти сканеры создают магнитное поле вокруг тела, которое достаточно сильно, чтобы временно перестраивать молекулы воды в тканях. Радиоволны после этого пропущены через тело для того чтобы обнаружить перенос молекул назад к случайному выравниванию. Затем компьютер воссоздает трехмерное изображение или двухмерный “срез” сканируемой ткани. МРТ может различать кости, мягкие ткани и заполненные жидкостью пространства из-за различий в содержании воды и свойствах тканей. Индивидуум лежит на специальном столе, который скользит в пробирку и попросит снять ювелирные украшения, очки, съемные зубные работы, одежду с металлом и другие предметы, которые могут помешать магнитному изображению. Человек может слышать скрежещущие или стучащие звуки, когда направление магнитного поля переворачивается. Наушники или беруши могут помочь блокировать звуки. Для проведения МРТ головного мозга над головой помещается детектор.Из-за невероятно сильного магнитного поля, создаваемого МРТ, люди с имплантированными медицинскими устройствами, такими как кардиостимулятор или инфузионное устройство, как правило, не должны иметь МРТ. При определенных обстоятельствах оборудование может быть временно остановлено и сброшено Программирование имплантированного устройства для обеспечения возможности проведения МРТ.
В отличие от КТ-сканирования, МРТ не использует ионизирующее излучение для получения изображений. Тест безболезненный и безрисковый, хотя лица, страдающие ожирением или клаустрофобией, могут найти его несколько неудобным. В зависимости от части(ов) тела, которое будет сканироваться, МРТ может занять до часа, чтобы завершить. Некоторые центры используют открытые МРТ-аппараты, которые не полностью окружают тестируемого человека и менее ограничены. Однако открытая МРТ в настоящее время не обеспечивает такого же качества изображения, как стандартная МРТ, и некоторые тесты могут быть недоступны с помощью этого оборудования.
Поскольку люди должны оставаться неподвижными во время МРТ, дети могут нуждаться в седативном лечении для сканирования. Если внутривенный контраст необходим, то людям может сперва нужно анализ крови проверить функцию почки потому что вызванный агент контраста, гадолинием, может увеличить риск редкого заболевания в людях с предварительным заболеванием почек. МРТ плода может быть заказана, когда пренатальное УЗИ выявляет возможную проблему с плодом, фетальная МРТ считается безопасной для ребенка, потому что она не требует облучения или контрастного красителя.
- Функциональная МРТ (фМРТ) использует магнитные свойства крови для того чтобы произвести в реальном масштабе времени изображения потока крови к определенным зонам мозга. фМРТ может точно определить области мозга, которые становятся активными и показывают, как долго они остаются активными. Этот процесс визуализации может быть использован для локализации областей головного мозга для языка, двигательных функций или ощущений до операции по поводу эпилепсии. Исследователи используют фМРТ для изучения травмы головы и дегенеративных расстройств, таких как болезнь Альцгеймера.
- Позитронно-эмиссионная томография (ПЭТ) сканирование дает двух — и трехмерную картину мозговой активности путем измерения радиоактивных изотопов, которые вводятся в кровоток. ПЭТ-сканирование головного мозга используется для обнаружения или выделения опухолей и больных тканей, отображения кровотока и измерения клеточного и/или тканевого метаболизма. ПЭТ-сканирование может использоваться для оценки людей, страдающих эпилепсией или определенными нарушениями памяти, а также для выявления изменений мозга после травмы. ПЭТ может быть заказан в качестве последующего наблюдения за КТ или МРТ сканирования, чтобы дать врачу более глубокое понимание конкретных областей головного мозга, которые могут быть связаны с проблемами. ПЭТ-сканирование выполняется квалифицированными специалистами в очень сложных медицинских учреждениях в больнице или в амбулаторных условиях тестирования. Низкоуровневый радиоактивный изотоп, также вызванный трейсером, впрыснут в кровоток и измерено понимание трейсера в мозге. Человек лежит в томографе, пока все еще надземные датчики обнаруживают гамма-лучи в тканях тела. Компьютер обрабатывает информацию и отображает ее на видеомониторе или на пленке. Используя различные соединения, можно проследить более чем одну функцию мозга одновременно. Домашнее животное безболезненно и использует небольшое количество радиоактивности. Продолжительность времени испытания зависит от части тела, которую нужно просмотреть.
- Однофотонная эмиссионная компьютерная томография (SPECT) является тестом ядерной визуализации, который может быть использован для оценки некоторых функций головного мозга. Как и при ПЭТ-сканировании, радиоактивный изотоп или трассировщик вводится внутривенно в организм. Сканирование SPECT может быть заказано в качестве последующего наблюдения за МРТ для диагностики опухолей, инфекций, областей головного мозга, участвующих в судорогах, дегенеративных заболеваниях позвоночника и стрессовых переломах. Для диагностики болезни Паркинсона можно использовать визуализацию дофаминового транспортера с помощью однофотонной эмиссионной компьютерной томографии (DaT-SPECT). Во время сканирования SPECT человек лежит на столе, в то время как гамма-камера вращается вокруг головы и записывает, куда переместился радиоизотоп. информация о шляпе преобразуется компьютером в поперечные срезы, которые складываются для получения детального трехмерного изображения трейсера в мозге. Тест проводится либо в амбулаторном центре визуализации, либо в больнице.
Какие дополнительные тесты используются для диагностики неврологических расстройств?
В следующем списке процедур, в алфавитном порядке, описаны некоторые другие тесты, используемые для диагностики неврологического состояния.
Ангиография — это тест, который включает в себя введение красителя в артерии или вены, чтобы обнаружить закупорку или сужение. Церебральная ангиограмма может показать сужение или затруднение артерии или кровеносного сосуда в мозге, голове или шее. Он может определить расположение и размер аневризмы или сосудистой мальформации. Ангиограммы используются в некоторых инсультах, где есть возможность разблокирования артерии с помощью ретривера сгустка. Ангиограммы также могут показывать кровоснабжение опухоли до операции или эмболэктомии (хирургическое удаление сгустка крови или другого материала, блокирующего кровеносный сосуд).
Ангиограммы обычно выполняются в амбулаторных или стационарных условиях стационара и могут занимать до 3 часов, а затем 6-8 — часовой период покоя. Человек, одетый в больничную или визуализирующую одежду, лежит на столе, который вкатывают в область визуализации. Врач обезболивает небольшой участок ноги у паха, а затем вводит катетер в расположенную там главную артерию. Катетер продевается через тело и попадает в артерию на шее. Краситель вводится и перемещается по кровотоку в голову и шею. Проводится серия рентгеновских снимков. Человек может чувствовать тепло к горячему ощущению или небольшой дискомфорт по мере того как краска выпущена. Во многих ситуациях церебральные ангиограммы были заменены специализированными МРТ-сканами, называемыми МР-ангиограммами (МРА) или КТ-ангиограммами. Спинномозговая ангиограмма используется для выявления закупорки артерий или пороков развития кровеносных сосудов в сосудах спинного мозга.
Биопсия предполагает удаление и исследование небольшого кусочка ткани из организма. Биопсии мышц или нервов используются для диагностики нервно-мышечных расстройств. Небольшой образец мышцы или нерва удаляется под местной анестезией (обезболивающее средство) и изучается под микроскопом. Образец мышцы может быть извлечен или хирургически, через разрез сделанный в коже, или биопсией иглы, в которую тонкая полая игла введена через кожу и в мышцу. Часть нерва может быть удалена через небольшой хирургический разрез около лодыжки, или иногда около запястья. Биопсии мышц и нервов обычно проводятся в амбулаторных условиях. Биопсия кожи может быть использована для измерения небольших нервных волокон или для тестирования на определенные метаболические нарушения. Небольшой кусочек кожи удаляется под местной анестезией, как правило, в условиях офиса. Биопсия головного мозга, используемая для определения типа опухоли или некоторых инфекций, требует хирургического вмешательства для удаления небольшого куска мозга или опухоли. Биопсия головного мозга-это инвазивная процедура, которая несет в себе свои собственные риски.
Анализ спинномозговой жидкости предполагает удаление небольшого количества жидкости, окружающей головной и спинной мозг. Процедура обычно называется люмбальной пункцией или спинномозговой пункцией. Жидкость тестируется на выявление признаков кровоизлияния в мозг, инфекции, рассеянного склероза, метаболических заболеваний или других неврологических состояний давление внутри черепа может быть измерено для выявления таких состояний, как ложная опухоль головного мозга. Люмбальная пункция может проводиться как в стационаре, так и в амбулаторных условиях. Во время люмбальной пункции человек будет либо лежать на боку, с коленями близко к груди, либо наклоняться вперед, сидя на столе, кровати или массажном кресле. Спина пациента будет очищена и обработана местным анестетиком. Инъекция может вызвать легкое ощущение жжения. После того, как анестетик подействовал, специальная игла вводится между позвонками в спинномозговую сумку и небольшое количество жидкости (обычно около трех чайных ложек) отводится для тестирования. Большинство людей будут чувствовать только ощущение давления, как игла вставляется. Как правило, людей просят лежать ровно в течение часа или двух, чтобы уменьшить последействие головной боли. Существует небольшой риск повреждения нервного корешка или инфекции от люмбальной пункции. Процедура занимает около 45 минут.
Электроэнцефалография, или ЭЭГ, контролирует электрическую активность мозга через череп. ЭЭГ используется для диагностики нарушений судорог и метаболических, инфекционных или воспалительных расстройств, влияющих на деятельность головного мозга. ЭЭГ также используются для оценки нарушений сна, мониторинга мозговой активности, когда человек полностью обезболивается или теряет сознание, и могут использоваться для подтверждения смерти мозга.
Этот безболезненный, безрисковый тест может быть выполнен в кабинете врача или в больнице или испытательном учреждении. Человек, проходящий тестирование, обычно откидывается на стуле или на кровати во время теста. Серия чашеобразных электродов крепится к коже головы с помощью специальной проводящей пасты. Электроды прикреплены к проводам (также называемым выводами), которые несут электрические сигналы мозга к машине. Во время сеанса записи ЭЭГ могут быть даны различные внешние стимулы, в том числе яркие или мигающие огни, шум или определенные лекарства.
Можно попросить человека открыть и закрыть глаза или изменить свой ритм дыхания. Изменения в паттернах мозговых волн передаются на ЭЭГ-машину или компьютер. Тест на ЭЭГ обычно занимает около часа. Тестирование на определенные нарушения требует выполнения ЭЭГ во время сна, что занимает не менее 3 часов.
У людей, проходящих обследование на эпилептическую операцию, электроды могут быть вставлены через хирургическое отверстие в черепе, чтобы уменьшить помехи сигнала. Это называется внутричерепной ЭЭГ. В течение этого времени мозг отслеживается на наличие судорог, чтобы определить, где возникают судороги. Людей также могут попросить выполнять определенные типы заданий (например, чтение, говорение или некоторые ограниченные двигательные действия), чтобы ЭЭГ можно было использовать для идентификации областей мозга, которые важны для нормальной функции.
Электромиография, или ЭМГ, используется для диагностики нервных и мышечных расстройств, компрессии корешков спинного нерва и нарушений моторных нейронов, таких как боковой амиотрофический склероз. ЭМГ регистрирует электрическую активность в мышцах. Мышцы развивают ненормальные электрические сигналы, когда есть повреждение нервов или мышц. Во время ЭМГ в мышцу вводят очень тонкие иглы или провода для оценки изменений электрических сигналов в покое и во время движения. Иглы прикреплены через провода к машине ЭМГ. Тестирование может проходить в кабинете врача или поликлинике и длится час или дольше, в зависимости от количества мышц и нервов, подлежащих тестированию. Из-за небольшого риска ушибов или кровотечения, люди будут спрошены если они на аспирине или разжижителях крови. Большинство людей находят этот тест несколько неудобным.
ЭМГ обычно проводится в сочетании с исследованием проводимости нервов (NCS). NCS измеряет способность нерва послать сигнал, так же, как скорость (скорость кондукции нерва) и размер сигнала нерва. Набор записывающих электродов приклеивается к коже поверх мышц или кожи. Провода соединяют электроды с ЭМГ-аппаратом. Небольшой электрический импульс (подобный ощущению статического электричества) дается на коже небольшое расстояние далеко для того чтобы простимулировать нерв к мышце или коже. Электрический сигнал осмотрен на машине EMG. Затем врач рассматривает ответ, чтобы проверить любое повреждение нервов или мышечных заболеваний. Существует минимальный дискомфорт и никакого риска, связанного с этим тестом.
Электронностагмография (ENG) описывает группу тестов, используемых для диагностики непроизвольного движения глаз, головокружения и нарушения равновесия. Тест проводится в клинике или центре визуализации. Небольшие электроды приклеиваются к коже вокруг глаз для записи движений глаз. Если вместо электродов используется инфракрасная фотография, то испытуемый человек надевает специальные очки, которые помогают записывать информацию. Оба варианта теста безболезненны и без риска.
Вызванные потенциалы, также называемые вызванной реакцией, измеряют электрические сигналы к мозгу, генерируемые слухом, осязанием или зрением. Вызванные потенциалы используются для проверки зрения и слуха (особенно у младенцев и детей раннего возраста) и могут помочь в диагностике таких неврологических состояний, как рассеянный склероз, травма спинного мозга и акустическая неврома (небольшие опухоли слухового нерва). Вызванные потенциалы также используются для мониторинга мозговой активности среди пациентов в коме и подтверждения смерти мозга.
Тестирование может проводиться в кабинете врача или в условиях стационара. Один комплект электродов крепится к голове человека с помощью электропроводящей пасты. Электроды измеряют электрическую реакцию мозга на стимулы. Машина записывает количество времени, которое требуется для того, чтобы импульсы, генерируемые стимулами, достигли мозга.
- Слуховые вызванные потенциалы (также называемые слуховой вызванной реакцией ствола головного мозга) могут оценивать потерю слуха и повреждение слухового нерва и слуховых путей в стволе головного мозга, а также обнаруживать акустические нейромы. Испытуемый сидит в звуконепроницаемой комнате и носит наушники. Щелкающие звуки передаются по одному в одно ухо, в то время как маскирующий звук передается в другое ухо. Каждое ухо обычно проверяют дважды, и вся процедура занимает около 45 минут.
- Зрительные вызванные потенциалы обнаруживают потерю зрения от повреждения зрительного нерва (например, от рассеянного склероза). Человек сидит близко к экрану, и его просят сосредоточиться на центре движущегося шахматного узора. Один глаз тестируется за один раз. Каждый глаз обычно проверяется дважды. Тестирование занимает 30-45 минут.
- Соматосенсорные вызванные потенциалы (SSEPs) измеряют реакции от электрических стимулов к нервам. В дополнение к электродам на скальпе, электроды наклеены к рукояткам, ноге, и задней части для того чтобы измерить сигнал по мере того как он перемещает от периферийных нервов к мозгу. Крошечные электрические удары доставляются электродами, приклеенными к коже над нервом в руке или ноге. SSEPs может быть использован для того чтобы помочь диагностировать рассеянный склероз, обжатие или ушиб спинного мозга, и некоторые метаболически или вырожденческие заболевания. Тесты SSEP обычно занимают больше часа.
Миелография подразумевает введение контрастного красителя в спинномозговой канал для улучшения визуализации позвоночника с помощью КТ или рентгенографии. Миелограммы в основном были заменены МРТ, но могут быть использованы в особых ситуациях. Например, миелограммы могут быть использованы для диагностики опухолей позвоночника или спинного мозга или компрессии спинного мозга от грыж межпозвонковых дисков или переломов. Процедура занимает около 60 минут и может быть выполнена как амбулаторная процедура. После введения анестетика в место между двумя позвонками в нижней части спины, небольшое количество спинномозговой жидкости удаляется спинномозговым краном (см. анализ спинномозговой жидкости выше). Контрастный краситель вводится в спинномозговой канал и проводится компьютерная томография или серия рентгеновских снимков. Люди могут испытывать некоторую боль во время спинномозгового крана, а также головную боль после спинномозгового крана. Существует небольшой риск утечки жидкости или аллергической реакции на краситель.
Полисомнограмма измеряет активность мозга и тела во время сна. Он выполняется в течение одной или нескольких ночей в центре сна. Электроды приклеиваются или приклеиваются скотчем к голове, векам и/или подбородку человека. В течение ночи и во время различных циклов бодрствования/сна электроды регистрируют мозговые волны, движение глаз, дыхание, активность ног и скелетных мышц, кровяное давление и частоту сердечных сокращений. Человек может быть записан на видео, чтобы отметить любое движение во время сна. Результаты затем используются для выявления любых характерных паттернов нарушений сна, включая синдром беспокойных ног, периодические нарушения движения конечностей, бессонницу и нарушения дыхания, такие как апноэ во сне. Полисомнограммы неинвазивны, безболезненны и не подвержены риску.
Термография (также известная как цифровое инфракрасное тепловидение) использует инфракрасные сенсорные устройства для измерения небольших изменений температуры и тепловых аномалий между двумя сторонами тела или в пределах конкретного органа. Некоторые ученые ставят под сомнение его использование в диагностике неврологических расстройств. Он может быть использован для оценки сложных регионарных болевых синдромов и некоторых периферических нервных расстройств, а также компрессии нервных корешков. Она выполняется в специализированном центре визуализации, использующем инфракрасные световые самописцы для съемки тела. Полученная информация преобразуется в созданное компьютером двумерное изображение аномально холодных или горячих областей, обозначенных цветом или оттенками черного и белого. Термография не использует радиацию и безопасна, риск-свободна, и неинвазивна.
Ультразвуковая визуализация, также называемая ультрасонографией, использует высокочастотные звуковые волны для получения изображений внутри тела. Во время ультразвукового исследования человек лежит на столе или откидывается на смотровом кресле. На обнаженную кожу наносится желеобразная смазка, а по телу передается датчик, который одновременно посылает и принимает высокочастотные звуковые волны. Эхо звуковой волны записывается и отображается в виде компьютеризированного визуального изображения структуры или ткани в реальном времени, которое будет исследовано. Ультразвук является безболезненным, неинвазивным и безрисковым. Тест проводится в амбулаторных условиях и занимает от 15 до 30 минут для завершения.
Ультразвук может быть использован для оценки изменений в анатомии мягких тканей, в том числе мышц и нервов. Оно более эффективен чем рентгеновский снимок в показе мягких изменений ткани, как разрывы в лигаментах или мягких массах ткани. В беременных женщинах, ультразвук может предложить диагноз условий как хромосомные разлады в плоде. УЗИ создает картину состояния плода и плаценты. Ультразвук также может быть использован у новорожденных для диагностики гидроцефалии (скопление спинномозговой жидкости в головном мозге) или кровоизлияния.
- Каротидный доплеровский ультразвук используется для измерения кровотока в артериях и кровеносных сосудах шеи.
- Транскраниальный доплеровский ультразвук используется для просмотра кровотока в определенных артериях и кровеносных сосудах внутри черепа. Каротидные допплеры и транскраниальные допплеры используются для оценки риска развития инсульта.
- Дуплексное УЗИ относится к ультразвуковым исследованиям, которые сочетаются с анатомическим УЗИ.
Рентгеновские снимки грудной клетки и черепа человека могут быть взяты в рамках неврологического обследования. Рентгеновские лучи можно использовать для того чтобы осмотреть любую часть тела, как соединение или главная система органа. В обычном рентгеновском снимке концентрированная вспышка ионизированного излучения низкой дозы проходит через тело и попадает на фотографическую пластину. Поскольку кальций в костях поглощает рентгеновские лучи легче, чем мягкие ткани или мышцы, костная структура на пленке выглядит белой. Любое смещение позвонков или переломы можно увидеть в течение нескольких минут. Массы тканей, такие как поврежденные связки или выпуклый диск, не видны на обычных рентгеновских снимках. Эта быстрая, неинвазивная, безболезненная процедура обычно выполняется в кабинете врача или в клинике.
Рентгеноскопия — это вид рентгеновского излучения, который использует непрерывный или импульсный пучок низкодозированного излучения для получения непрерывных изображений движущейся части тела. Флюороскоп (рентгеновская трубка) фокусируется на интересующей области, и снимки либо снимаются на видеокамеру, либо отправляются на монитор для просмотра. Рентгеноскопия используется для оценки глотания и может быть использована для других процедур, таких как люмбальная пункция, ангиограмма для удаления сгустка или миелограмма.
Что ждет нас впереди?
Ученые, финансируемые национальным институтом неврологических расстройств и инсульта, стремятся разработать дополнительные и усовершенствованные методы скрининга для более точного и быстрого подтверждения конкретного диагноза и изучения других факторов, которые могут способствовать развитию заболевания. Технический прогресс в области визуализации позволит исследователям лучше видеть внутри тела, при меньшем риске для человека. Эти методы диагностики и лечения будут и впредь оставаться важными инструментами клинических исследований, для подтверждения неврологического расстройства, составления карт прогрессирования заболевания и мониторинга терапевтического эффекта.