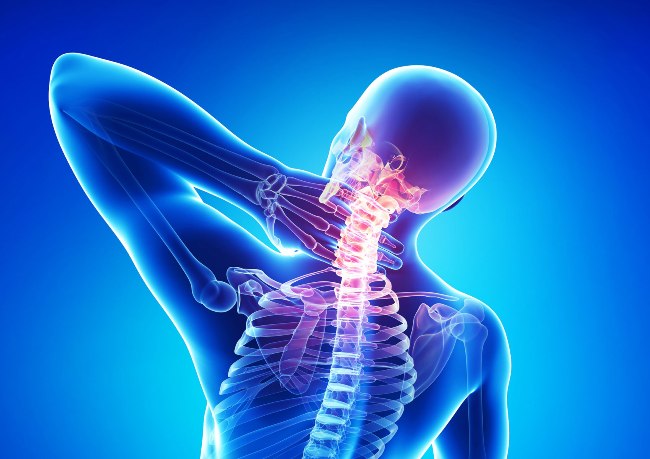
Боль в шее – распространенный симптом, с которым хоть раз в жизни сталкивался каждый человек. Он может свидетельствовать о заболевании внутренних органов, растяжении мышц и связок или возникает на фоне переохлаждения. Если болит шея, следует обратиться за помощью к врачу. Только после осмотра и других диагностических мероприятий можно определить причину недуга и подобрать правильное лечение.

Почему возникают боли в шее у взрослых
Болевые ощущения в области шеи делят на 2 вида:
- цирвикалгия – спазм возникает в одном месте, отличается постепенным течением и разной степенью интенсивности;
- цервикаго – проявляется неожиданной болью при резких движениях головой или при длительном пребывании в одной позе.
Врачи выделяют следующие причины боли в шее:
- Шейный остеохондроз. Заболевание развивается при малоподвижном образе жизни и неправильном питании. Пациенты жалуются на то, что болит шея и голова сзади, возникает шум в ушах и головокружение, повернуть шеей становится сложно, движения сопровождаются хрустом.
- Грыжа межпозвонковых дисков. При такой патологии болит шея с левой стороны, диск выпирается, провоцируя болевой синдром в пояснице. Вылечить грыжу можно с помощью вакуумной терапии и точечного массажа.
- Растяжение мышц. После сильных физических нагрузок человек может почувствовать острую боль в шее. Пораженное место опухает, становится невозможно повернуть голову, повышается риск обморока. Для облегчения состояния пациенту дают обезболивающий препарат, делают горячий или холодный компресс, массируют область растяжения.
- Шейный спондилез. Опасное заболевание, часто приводящее к инвалидности. Оно зачастую диагностируется у спортсменов на фоне травм или у пожилых людей. Они жалуются на то, что постоянно болит шея и затылок, возникает дискомфорт при повороте головой. Для снятия воспаления и боли требуется прием медикаментов, физиотерапия в комплексе с лечебной физкультурой для восстановления работоспособности.

Причиной боли в шее может быть шейный спондилез - Шейная миелопатия. Развивается после сужения канала спинного мозга. человек ощущает слабость и боль в шее. У него замедляется речь и нарушается координация движений. Причиной патологии может стать дорожно-транспортное происшествие или падение с высоты. Пациенту рекомендуется пройти курс физиотерапевтических процедур, носить мягкий шейный воротник и выполнять укрепляющую гимнастику.
- Хлыстовая травма. Возникает после падения, аварии или драки. Сопровождается резкой болью в любой области шеи. При хлыстовой травме повреждаются связки, что приводит к утрачиванию шейного лордоза и выступающему положению головы. Лечение может длится от 1 месяца до полугода.
- Травма шейного отдела. Человек замечает, что постоянно болит шея и появляются гематомы. В таком случае необходимо носить специальный воротник от 3 до 6 месяцев.
- Инфекционные болезни. Кожные инфекции провоцируют острую боль и воспаление. При краснухе или ангине расширяются и болят лимфоузлы на шее.
- Заболевания внутренних органов. Если болевой синдром возникает в правом подреберье, и болит шея с правой стороны, то причиной может быть холецистит. Если шея болит и отдает в виски по утрам, то это симптом гипертонии. При стенокардии и инфаркте миокарда болит шея и руки. Судороги и боль в шее спереди могут сигнализировать о расстройстве пищевода и щитовидной железы. Поражение нервов наблюдается при отравлении ядовитыми веществами. При сильных болях в шейном отделе позвоночника возможны скачки артериального давления. Если болит шея справа и невозможно ею пошевелить – это признаки менингита. При ларингите и фарингите боль может локализоваться как справа, так и слева.
Нередко болит шея после сна вследствие неудобного положения тела или жесткой подушки.
Частые стрессы и психоэмоциональное напряжение могут стать причинами неприятных ощущений в шее и спине. При боли и покалывании в шее и плечах потребуется инъекция или прием препарата-анестетика.
Если болит шея под челюстью, то это может сигнализировать о переломе, остеомиелите челюстей или дисфункции височно-челюстного сустава. При сломанной нижней челюсти пациент ощущает сильный болевой синдром, у него отекают мягкие лицевые ткани, жевать становится больно или невозможно. Остеомиелит сопровождается инфекционно-воспалительным процессом, повышением температуры тела, головной болью и ознобом.
Причины боли в шее у ребенка
У ребенка боль в шее может возникать на фоне таких причин:
- Перенапряжение мышц или растяжение связок при занятиях спортом.
- Боль после падения или автомобильной аварии.
- Неудобное положение во время сна или сидения за компьютером.
- Менингит: сопровождается повышенной раздражительностью, головной болью, лихорадкой, светочувствительностью, снижением аппетита, тошнотой и рвотой. При отсутствии лечения заболевание может привести к тяжелым осложнениям и летальному исходу.
- Болезнь Лайма. Патология часто распространяется через укусы клещей, поэтому необходимо проверять шею на наличие признаков укуса во время отдыха на природе.
Для лечения боли в шее и воспалений у детей назначают болеутоляющие лекарства. Уменьшить мышечный спазм поможет прикладывание грелки к шее на 20 минут. Также ребенок должен спать с полотенцем на шее или мягким воротником для предотвращения частого перемещения головой.
Диагностика
Чтобы определить, почему болят мышцы шеи, врач проводит осмотр с пальпацией, после чего используются дополнительные методы обследования:
- рентгенография;
- миелография;
- неврологическое исследование рефлексов и чувствительности;
- компьютерная томография позвоночника;
- МРТ;
- ядерно-магнитный резонанс.
При подозрении на остеомиелит челюстей потребуется консультация отоларинголога и стоматолога. Помимо рентгенограммы пациент должен сдать анализ крови для выявления источника инфекции.
Медикаментозное лечение
Когда сильно болит шея при остеохондрозе, то врач назначает комплексную терапию, включающее специальную диету, комплекс упражнений, медикаменты и профилактические меры. Для купирования болевого синдрома и лечения заболевания применяют следующие группы лекарств:
- Противовоспалительные препараты: Андипал Форте, Ибупрофен, Нурофен, Пантогематоген, Пенталгин, Реоприн и другие.
- Спазмолитики: Баклофен, Дротаверин, Ниспазм Форте, Но-шпа, Папаверин, Сирдалуд.
- Препараты-антиоксиданты: аскорбиновая кислота, витамины E и N.
- Средства для улучшения кровообращения: витамины группы B, Актовегин, Имунофит, Трентал.
- Препараты для предотвращения дегенеративных изменений хрящевой ткани: Афлутоп, Апизартрон, Артрикюр, Диацерин, Пиаскледин.
Медикаменты можно использовать в различных формах. При острых осложнениях потребуется блокада нервных окончаний. Различают несколько видов блокад: внутрикостная, паравертебральная, фасетная и эпидуральная. Все они помогают снять мышечно-тонический синдром.
В комплексе с препаратами полезно выполнять физиотерапевтические процедуры. Они снимают болевой синдром и повышают лечебный эффект от препаратов. наиболее эффективными считаются такие процедуры, как магнитотерапия, лазерная терапия и лечение токами низкой частоты. Для коррекции осанки и укрепления связочного аппарата назначают кинезитерапию и лечебную физкультуру. Если регулярно выполнять упражнения, то нормализуются обменные процессы, восстановиться расположение позвонков и дисков, нагрузка станет равномерно распределять в опорно-двигательном аппарате.

Принцип диеты при остеохондрозе заключается в добавлении в рацион продуктов, в которых содержатся в больших количествах полиненасыщенные жирные кислоты и антиоксиданты для улучшения обменных процессов. Питание должно быть дробным, до 6 раз в день.
В меню рекомендуется включить такие продукты:
- мясо и рыбу нежирных сортов;
- свежие фрукты и овощи;
- молочные и кисломолочные изделия;
- крупы;
- орехи;
- семечки;
- грибы;
- оливковое масло.
Блюда желательно готовить на пару, отваривать или запекать. Также следует ограничить потребление мучных изделий, приправ, копченостей, консерв, насыщенных мясных бульонов, кондитерских изделий и фруктов с высоким содержанием сахара.
Важно! Необходимо заменить крепкий черный чай травяными отварами, несладкими морсами и компотами из сухофруктов. Полностью ограничить прием алкоголя и газированных напитков.
Перманентная боль нередко делает пациента раздражительным, поэтому врач назначает успокоительные препараты и антидепрессанты. Если болит шея слева, то можно облегчить симптом с помощью теплой грелки или обмотав шею шарфом.
При шейной миелопатии используют противоотечные и противовоспалительные препараты – Ибупрофен, Индометацин и Ортофен. Если сдавлены нервные окончания, то потребуются уколы стероидных гормонов. При обнаружении инфекционного агента в организме в курс лечения включают антибиотики. Для улучшения обменных процессов и не допущения гипоксии тканей назначают Актовегин, Пирацетам и Церебролизин. Снять мышечный спазм помогут Баксолан, Мидокалм и Толперизон.
Обратите внимание! При ишемической шейной миелопатии эффективно применять нейропротекторы и препараты, оказывающие сосудорасширяющее действие.
Если у пациента диагностирован шейный спондилез, то ему назначают противовоспалительные средства и хондропротекторы. При интенсивных болях используют анальгетики, при выраженных мышечных спазмах – миорелаксанты. Также показана мануальная терапия и щадящий массаж. При резком болевом синдроме рекомендуются блокады пораженных участков. В комплексе с медикаментами полезно проводить физиотерапевтические процедуры – электрофорез с новокаином, ультразвуковое лечение и специальные комплексы лечебной физкультуры.
Осложнения
Если шея болит из-за остеохондроза, то неправильное лечение или его отсутствие может привести к серьезным осложнениям:
- межпозвоночная грыжа;
- кифоз;
- протрузия межпозвоночного диска;
- радикулит;
- солевые отложения в позвоночнике;
- спинальный инсульт;
- нарушение кровообращения;
- атрофия мышц;
- паралич нижних конечностей.
Профилактика

Для предотвращения боли в шее следует выполнять ряд рекомендаций:
- Избегать переохлаждения.
- Отказаться от курения.
- Откорректировать вес.
- Ежедневно выполнять лечебную физкультуру.
- Принимать контрастный душ.
- Посещать бассейн.
- Не поднимать тяжести рывками.
- Следить за осанкой.
- Утеплять шею в холодное время года.
- При длительном пребывании в статичном положении делать перерывы каждые 50 минут и восстанавливать кровообращение с помощью разминки.
- Выбрать для сна ортопедический матрас и подушку.
- Носить удобную обувь для снижения нагрузки на позвоночник.
- Ходить летом босиком по неровной поверхности для укрепления мышц стопы и снятия напряжения с опорно-двигательного аппарата.
- Придерживаться правильного питания.
- Проходить курсы массажа.
- Обучиться методам релаксации при повышенной тревожности и эмоциональности.
Данная статья размещена исключительно в общих познавательных целях посетителей и не является научным материалом, универсальной инструкцией или профессиональным медицинским советом, и не заменяет приём доктора. За диагностикой и лечением обращайтесь только к квалифицированным врачам, в государственных больницах и частных клиниках.