Синегнойная палочка – патогенный микроорганизм, обитающий в организме человека, и при определенных условиях способный вызывать тяжелые инфекционные заболевания.
Как можно заразиться синегнойной палочкой, в чем опасность микроба, и что делать при возникновении синегнойной инфекции?
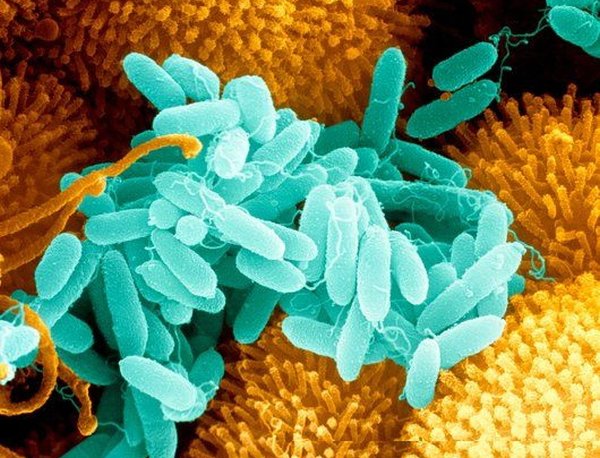
Что такое синегнойная палочка
Возбудитель, pseudomonas aerugenosa, относится к разряду условно-патогенных микробов, то есть тех, кто в норме могут присутствовать у абсолютно здоровых людей. При достаточно высоком иммунитете размножение микробов блокируется с помощью микрофлоры кишечника. Но при ослаблении защитных сил организма и при массовом обсемениии патогенных микроорганизмов бактерия вызывает заболевание.
Синегнойная палочка считается наиболее распространенным «внутрибольничным возбудителем», т.к. в основном инфекция поражает больных, которые вынуждены длительное время находиться в больничном стационаре.
Обратите внимание! Синегнойная палочка обнаруживается примерно у 3-5% людей, при этом бактерия является частью нормальной микрофлоры.
В чем опасность синегнойной палочки:
- Бактерия часто встречается в норме на слизистых оболочках, коже, в ЖКТ у абсолютно здоровых людей.
- Возбудитель быстро приобретает устойчивость к антибактериальным и дезинфицирующим средствам.
- Микроорганизм устойчив к воздействию внешней среды: переносит УФА-лучи, перепад температур, отсутствие питательных веществ и т.д.
- Микроб широко распространен в окружающей среде, особенно в неочищенных стоках, в почве, в кишечнике птиц, животных, человека.
- Бактерия может «прикрепляться» к небиологическим объектам (хирургическим инструментам, эндоскопам и т.д.).
- Колония микробов образует специфическую биопленку, устойчивую действию неблагоприятных факторов окружающей среды.
В организм человека палочка попадает через слизистые и поврежденные ткани, при этом локализации бактерии зависит от пути ее проникновения. Долгое время патогенный микроорганизм может себя никак не проявлять, но при резком снижении иммунитета или при травме бактерия начинает активно атаку на органы и системы человеческого организма.
При взаимодействии возбудителя и синегнойной палочки образуется синегнойная инфекция, которая проходит три стадии:
- Бактерия проникает в ткани и размножается – формируется первичный очаг инфекции.
- Возбудитель начинает проникать в расположенные глубоко ткани – инфекция распространяется локально, но ее действие пока блокируется защитными силами организма.
- Микроб попадает в системный кровоток, посредством которого распространяется по тканям и органам.
Для возникновения и распространения инфекционного процесса необходимо большое количество бактерий, что невозможно при условии нормальной работы иммунной системы. Поэтому инфекция чаще всего поражает ослабленных больных, пожилых людей и детей.
Микроб очень трудно уничтожить – обычные санитарные меры (обработка медицинского оборудования, помещений больницы и т.д.) не дают результата, а к антибиотикам синегнойная палочка быстро вырабатывает устойчивость.

Пути передачи синегнойной палочки
Источником передачи инфекции является сам человек, который является носителем микроба либо уже болен синегнойной инфекцией. В плане заражения особую опасность представляют больные с гнойными ранами и воспалением легких, вызванными синегнойной бактерией.
Входными воротами для инфекции служат открытые раны, пупочная ранка, ЖКТ, органы дыхания, мочевыделительная система, конъюнктива глаз. Болезнетворный микроб быстро адаптируется в организме человека и уже после инфицирования заразность возрастает в несколько раз, то есть заболевший пациент является наиболее опасным источником инфицирования.

В условия медицинского стационара дальнейшая передача возбудителя осуществляется через любые объекты больничной среды и через сам медперсонал.
Важно! Почти 50% внутрибольничных инфекций вызвано синегнойной палочкой. Факторами, способствующими распространению инфекции в больнице, являются пренебрежение правилами антисептики и асептики.
Как передается синегнойная палочка:
- Контактно-бытовым путем – через предметы обихода: дверные ручки, полотенца, унитазы, краны и раковины. В редких случаях возбудитель передается через руки медперсонала, инструментарий, медицинскую аппаратуру, которые недостаточно прошли санобработку.
- Пищевым путем – через зараженные продукты питания и воду.
- Воздушно-капельным путем – вдыхание воздуха, содержащего палочку.
Человек может стать источником болезни сам для себя, если у него наблюдается иммунодефицитное состояние, а синегнойная палочка в кишечнике поселилась ранее. Способствовать резкому снижению защитных сил может длительная антибактериальная и гормональная терапия, а также аутоиммунные патологии.
Факторы риска возникновения внутрибольничной инфекции:
- Длительное нахождение в стационаре;
- Терапия гормонами или антибиотиками широкого спектра действия, осуществляемая длительное время;
- Заболевания органов дыхания (хронический бронхит, пневмония, бронхоэктитческая болезнь);
- Применение проникающих методов терапии и наблюдения (введение зонда в желудок, искусственная вентиляция легких, катеризация мочевого пузыря и т.д.);
- ВИЧ-инфекция;
- Детский и пожилой возраст;
- Нейрохирургические операции.
Обратите внимание! В группу риска из медицинских учреждений входят ожоговые центры, отделения гнойной хирургии и родильные дома.
Появление больничных инфекций связано не только с плохо организованным санитарно-противоэпидемическим режимом в условиях стационара, но и с постоянной выработкой устойчивости возбудителя к дезинфицирующим средствам и антибиотикам.
Проявления и последствия синегнойной палочки
От момента заражения до проявления первых симптомов инфекции может пройти несколько часов и даже дней (2-5 суток). Инфекция может развиться в отдельном органе или системе, но могут возникать и сочетанные поражения.
Симптомы инфекции зависят от локализации возбудителя:
- Нервная система. Клиническое поражение нервной системы приводит к развитию менингоэнцефалита и менингита. Обе патологии протекают достаточно тяжело и нередко заканчиваются летальным исходом.
- Глаза. Микроб вызывает изъязвление роговицы, светобоязнь, обильное слезотечение, сильное жжение и резь в глазах. Если воспалительный процесс переходит на подкожно-жировую клетчатку орбиты глаза, глазное яблоко начинает выступать из глазницы, а кожа вокруг него становится отечной и приобретает красный оттенок.
- Зев. Синегнойная палочка в зеве вызывает следующие симптомы: покраснение и отечность слизистой зева, воспаление миндалин, боли в горле, трещины на слизистых губ. При распространении процесса на носоглотку появляются клейкий, слизистые выделения из носа.
- Желудочно-кишечный тракт. Инфекционный процесс протекает в виде пищевой интоксикации – возникает рвота, спазмы в животе, тошнота, жидкий обильный стул, пропадает аппетит.
- Нос. Синегнойная палочка в носу может привести к длительному риниту и хроническим воспалительным процессам пазух носа (фронтит, гайморит).

Инфекция может стать причиной развития бактериального ринита, при котором пациента беспокоит постоянная заложенность, густая слизь желтого или зеленого цвета - Кожные покровы. Возбудитель активно размножается в порезах, ранах, ожогах, язвах, что приводит к возникновению гнойного процесса. Гной имеет характерный синий окрас.
- Мочевыводящие пути. Синегнойная палочка в моче приводит к развитию цистита, уретрита, пиелонефрита. Патологический процесс проявляются болями в области поясницы и внизу живота, учащенным мочеиспусканием.
- Уши. Синегнойная палочка в ухе провоцирует гнойный отит, при котором наблюдаются кровянистые и гнойные выделения из ушей, возникают нарушения слуха, беспокоят сильные боли в ухе.
- Дыхательная система. Синегнойная палочка часто приводит к развитию воспаления легких, при котором появляется выраженный кашель с отхождением гнойной мокроты, одышка, боль в грудной клетке. Если инфекция поражает верхние дыхательные пути, это проявляется в виде развития хронического и острого фарингита, синусита, тонзиллита.
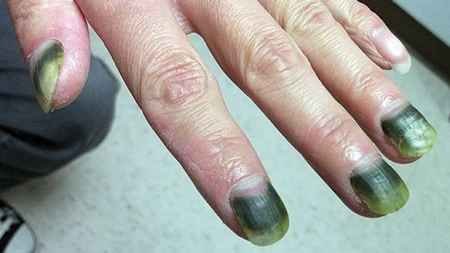
- Ногти. Возбудитель может локализоваться между ногтевой пластиной и ногтевым ложем. Увлажнение способствует размножению и росту бактерии, ногтевая пластинка при этом темнеет и размягчается, и инфекция проникает глубже в ткани. Синегнойная палочка на ногтях может вызывать отслоение ногтевой пластины, на пластине ногтя могут появляться пятна необычной окраски (буро-коричневого, сине-зеленого, оранжевого, ярко-красного цвета). На этом этапе нужно срочно начинать лечение, чтобы не дать инфекции распространиться на мягкие ткани пальцев.

Ногти, пораженные синегнойной палочкой
Все вышеперечисленные симптомы сопровождаются общим ухудшением самочувствия больного, повышением температуры, слабостью, головной болью.
Синегнойная инфекция не имеет характерной и какой-то определенной клинической картины. Подозрения на наличие инфекции обычно возникают уже на этапе терапии, когда лечение антибиотиками не дает результатов.
Поэтому диагноз «синегнойная инфекция» может быть поставлен только после проведения лабораторных исследований:
- Общих анализов мочи, кала, крови;
- Ренгенографии;
- УЗИ;
- КТ и МРТ;
- Люмбальной пункции;
- Выявления возбудителя методом ПЦР, бактериологическим или серологическим методом.
Последствия синегнойной палочки зависят от того, в какой орган и систему распространилась инфекция. Это могут быть: менингит, пневмония, гнойный отит, ринит, кератит, конъюнктивит, холецистит, перитонит, фурункулез, абсцесс и т.д.
Как лечить синегнойную инфекцию
Пациентов с синегнойной инфекцией лечат обязательно в условиях стационара с соблюдением строгого постельного режима. Терапия проводится комплексным методом и включает в себя антибиотикотерапию, симптоматическое лечение, применение иммуномодуляторов и пробиотиков, общеукрепляющее лечение и терапию основного заболевания.
Одним из способов борьбы с синегнойной палочкой является комплекс мероприятий по предотвращению ее образования в больничной среде: соблюдение личной гигиены медперсоналом, санобработка инструментария, перевязочного материала, смена дезинфицирующих средств.
Медикаментозная терапия
Применение антибиотиков – главное условие лечения синегнойной палочки. Выбор антибактериального средства производится после лабораторного определения чувствительности возбудителя к тому или иному препарату.
Чаще всего выбор падает на антибактериальные препараты:
- Цефтазидим;
- Цефепим;
- Карбопенемы;
- Амикацин;
- Ципрофлоксацин.
Сначала лекарство обычно вводится внутривенно, а после получения первых положительных результатов антибиотик начинают вводить внутримышечно. Параллельно в случае необходимости можно использовать местное применение антибактериальных препаратов: наложение примочек, мазей, компрессов на область поражения.
Обратите внимание! Продолжительность медикаментозного лечения может составлять от двух до шести и более недель.
В период терапии бактериологическое обследование на чувствительность возбудителя к антибиотикам проводится повторно. Если лечение антибактериальным препаратами не дает результатов в течение 3-5 дней, то препараты заменяют.
Для эффективности терапии к антибиотикам добавляют препараты бактериофагов. Это специальные вирусы, вызывающие гибель синегнойной палочки.
Бактериофаг синегнойной палочки (интестибактериофаг, пиоционеус, пиобактериофаг) может назначаться в виде клизмы, аппликаций, тампонов, применяться перорально либо вводиться в различные полости (в пазухи носа, матку, мочевой пузырь, т.д.).
Препараты бактериофага подбираются в индивидуальном порядке, а лечение ими осуществляется в течение 5-14 дней, после чего курс повторяется при необходимости.
Для восстановления нормальной микрофлоры после болезни и применения антибактериальной терапии назначают пробиотики (Лактобактерин, Биоспорин, Линекс, Аципол) и пребиотики (Лактулоза).

Для общего укрепления организма назначают витаминизированную диету, прием иммуномодуляторов и витаминно-минеральных комплексов.
Народные средства
Лечение синегнойной палочки народными методами оказывает общеукрепляющее воздействие на организм и применяется в комплексе с медикаментозными средствами, но, ни в коем случае, не вместо них.
Народные рецепты:
- Калина. Ягоды калины хорошенько растереть, и большую ложку ягод залить пол литром кипятка. Настой пить четырежды в день перед едой по половинке стакана.
- Масло чайного дерева. Капельку масла чайного дерева растворить в чайной ложке обычного растительного масла (или оливкового) либо капнуть в хлебный мякиш. Принять снадобье натощак и запить достаточным количеством воды.
- Прополис. Теплой водой развести прополис в соотношении 1:10. Применяется средство наружно, в качестве примочек и компрессов на пораженные участки тела.
- Отвар из брусничных листьев либо листьев осины, листьев птичьего горца, листьев хвоща полевого, листьев подорожника. Любые из перечисленных растений (либо каждого в равных пропорциях) берут в количестве двух столовых ложек и заваривают в виде чая в термосе. Пить вместо обычного чая, но не более трёх раз в сутки.
В качестве примочек либо полосканий можно использовать покупные местные препараты: настой календулы или раствор Хлорофиллипта.

Синегнойная палочка у детей
Синегнойная инфекция встречается у детей в 10 раз чаще, чем у взрослых. В группе риска находятся новорожденные дети в первые месяцы жизни и недоношенные груднички. Именно в этом возрасте малыши более восприимчивы к инфекции, а потому склонны к заражению «больничным микробом».
Обратите внимание! Синегнойная палочка у грудничков чаще всего проникает в организм через кишечник и пупочный канатик. Болезнь протекает остро и с осложнениями.
В дошкольном возрасте инфекция чаще всего развивается на фоне ослабления защитных сил, при длительном лечении антибиотиками, при открытых ожогах и ранах.
Синегнойная палочка у детей лечится антибиотиками, при этом препарат, его дозировка и длительность курса терапии определяется в индивидуальном порядке.
У грудничков антибактериальная терапия должна обязательно сочетаться со вскармливанием грудью, т.к. молоко матери действует как пробиотик и помогает ребенку повысить защитные силы организма.
Доктор Комаровский рекомендует не увлекаться иммуномодулирующими препаратами для детей, а лучше оградить ослабленных после болезни детишек от внешних контактов, обеспечить правильное питание и учить соблюдать гигиенические правила и нормы.

Выявление синегнойной палочки не является поводом для лечения, если микроб не вызывал воспалительный процесс и не перерос в синегнойную инфекцию.
Прогноз при синегнойной палочке поставить крайне затруднительно, что связано с высокой устойчивостью микроба к антибактериальным средствам и склонностью к хроническому длительному течению. Даже, если патология протекает не в тяжелой форме, она существенно ухудшает качество жизни и чревата постоянными обострениями.
Успех лечения инфекции зависит от своевременного выявления инфекции и условий клиники, где будут проводиться терапевтические мероприятия.

Данная статья размещена исключительно в общих познавательных целях посетителей и не является научным материалом, универсальной инструкцией или профессиональным медицинским советом, и не заменяет приём доктора. За диагностикой и лечением обращайтесь только к квалифицированным врачам, в государственных больницах и частных клиниках.