Колоноскопия – один из методов диагностического исследования кишечника, которое позволяет довольно точно оценить состояние толстой кишки, выявить возможные патологии и своевременно принять терапевтические меры по их устранению.
Этот метод исследования весьма популярен среди врачей-колопроктологов, т.к. позволяет достаточно быстро получить четкую картину состояния кишечника. Но пациенты часто относятся с опаской к назначению колоноскопии, боясь, что процедура окажется слишком болезненной и вызовет осложнения.
Стоит ли бояться колоноскопии? Как проходит процедура и что нужно делать пациенту перед исследованием и во время него?
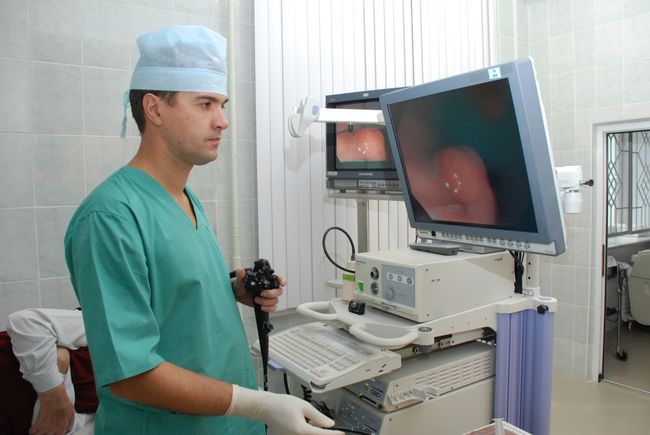
Что такое колоноскопия
На данный момент врачи практикуют два метода исследования – виртуальную и инвазивную колоноскопию.
Виртуальная колоноскопия кишечника – более современный метод исследования, при котором врач получает изображение кишечника в формате 2D и 3D. Изображение строится на основании данных компьютерной и магнитно-резонансной томографии.
Этот метод чаще всего назначается при наличии противопоказаний к инвазивной диагностике, и он имеет ряд плюсов и минусов. МРТ кишечника или колоноскопия виртуальная – более щадящий метод исследования и позволяет проводить диагностику без использования дополнительной анестезии и наркоза. Но виртуальное исследование не будет таким же информативным, как эндоскопическая диагностика – с ее помощью нельзя выявить мелкие повреждения кишечника, маленькие язвы и полипы, нельзя провести биопсию и удалить обнаруженные новообразования.
Обычная инвазивная колоноскопия проводится с помощью эндоскопа, который состоит из гибкого зонда, специального окуляра, подсветки, трубок, обеспечивающих подачу воздуха и щипцов, которые используются для получения гистологического материала. Зонд вводится в прямую кишку и проходит по толстому кишечнику, сопровождаясь подачей воздуха для улучшения видимости.
Современные эндоскопы имеют специальные встроенные камеры, с помощью которых удается сделать снимки даже самых отдаленных мест кишечника и вывести их изображение на экран. Благодаря такой возможности врач может детально изучить проблемные участки кишечника и обнаружить патологии.
В процессе инвазивного исследования для обеспечения максимального комфорта пациента могут использовать анестезию, успокоительные и спазмолитические средства. В некоторых случаях используется наркоз, для применения которого существуют особые показания.
Наркоз применяется:
- Если пациенту менее 12 лет – детям наркоз рекомендуется во избежание психологической травмы;
- Если пациент имеет низкий болевой порог;
- Если в кишечнике имеются спайки либо другие деструктивные нарушения.
Обратите внимание! Колоноскопия длится обычно не более 10-15 минут, если диагностика не требует дополнительных терапевтических мероприятий.
Колоноскопия позволяет за краткий срок получить показатели, которые ранее удавалось получить лишь в результате долгих исследований:
- Дает точную оценку состояния слизистой, выявляет воспалительные процессы и моторику кишечника.
- Предоставляет возможность уточнить размер диаметра кишки, и в случае обнаружения рубцовых изменений расширить участок кишечника.
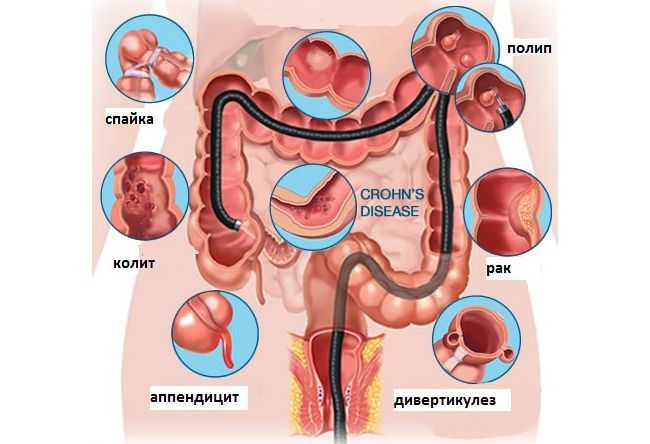
- Позволяет увидеть мельчайшие изменения на стенках кишечника и патологические новообразования (геморроидальные узлы, трещины, язвы, полипы, инородные тела, др.).
- Дает возможность взять кусочки ткани для исследования (биопсия).
- Позволяет удалить небольшие полипы и доброкачественные опухоли с помощью эндоскопического оборудования, что избавляет пациента от хирургического вмешательства.
- Помогает выявить причину кишечных кровотечений и устранить их на месте.
- Дает возможность сделать детальные снимки внутренней поверхности кишки.
Все эти возможности делают колоноскопию уникальным и наиболее информативным средством диагностики, поэтому этому исследованию отдается наибольшее предпочтение при подозрении на патологии кишечника.
Когда проводится колоноскопия
Показания к применению колоноскопии весьма щироки — процедура рекомендуется практически для всех пациентов, имеющих жалобы на работу кишечника. Метод исследования используется, как в профилактических, так и в терапевтических целях, т.к. позволяет не только выявлять патологии, но и устранять некоторые из них.
Показания к колоноскопии:
- Жалобы на болевые ощущения в области толстого кишечника;
- Кишечные кровотечения;
- Потеря веса, субфебрильная температура, анемия, склонность к онкологическим заболеваниям (наследственность);
- Выделения патологического характера из прямой кишки (гной, слизь);
- Присутствие инородного тела в одном из отделов кишечника;
- Нарушения стула (постоянные запоры либо диарея);
- Возможность онкологических образований;
- Подозрения на болезнь Крона, неспецифический язвенный колит.
Колоноскопия назначается также в качестве контрольного исследования после проведения ряда терапевтических процедур для подтверждения правильного лечения.
Важно! Колоноскопия рекомендуется всем пациентам, достигшим 40-летнего возраста, в качестве профилактического мероприятия – желательно проходить процедуру раз в пять лет.
Колоноскопия, как и любой терапевтический прием имеет ряд противопоказаний, при наличии которых пациенту предлагается другой альтернативный метод исследования.
Противопоказания к колоноскопии:
- Заболевания сердечно-сосудистой системы (инфаркт миокарда, сердечная недостаточность);
- Перфорация кишечника, перитонит, сопровождающийся выходом содержимого кишечника в брюшину;
- Острые воспалительные процессы при язвенном колите;
- Период беременности;
- Инфекционные процессы в острой фазе, сопровождающиеся интоксикацией организма;
- Резкие скачки артериального давления;
- Дивертикулит;
- Легочная недостаточность;
- Паховая или пупочная грыжа;
- Сильное кишечное кровотечение;
- Проблемы со свертываемостью крови.
При наличии таких состояний риск для здоровья пациента слишком высок, поэтому врач предлагает применить другие методы, как проверить кишечник без колоноскопии: ирригоскопию, ретроманоскопию или магнитно-резонансный метод обследования кишечника.
Подготовка к процедуре
Подготовка к колоноскопии кишечника проводится аналогично с другими методами исследования, и включает в себя два основных направления: соблюдение специальной диеты и очистку кишечника от лишних каловых масс.
Подготовительные мероприятия начинаются за 2-3 дня до проведения процедуры. Их целью является освобождение стенок кишечника от шлаков и удаление каловых масс, которые препятствуют прохождению зонда по кишечнику.
Диета
Соблюдение диеты при подготовке к колоноскопии не означает голодания – следует лишь изменить рацион, чтобы настроить кишечник на правильную работу.
Готовясь к колоноскопии, меню следует исключить:
- Свежие овощи и фрукты;
- Колбасные и консервированные мясные изделия;
- Зелень и салат;
- Жирные сорта рыбы и мяса;
- Черный хлеб;
- Бобовые, ягоды, орехи;
- Молоко;
- Макаронные изделия;
- Кофе;
- Каши (овсяная, пшенная, перловая);
- Газированные напитки.
Перечисленные продукты тяжело усваиваются кишечником и могут стать причиной повышенного газообразования.
Меню следует составлять с учетом включения в рацион следующих продуктов:
- Галетного, сухого печенья;
- Диетических (желательно овощных) бульонов;
- Кисломолочных продуктов (простокваши, кефира, йогурта);
- Пшеничного хлеба (из муки грубого помола);
- Нежирных сортов мяса или рыбы (в отварном или запеченном виде).
Последний прием пищи должен быть не позднее 12.00 часов пополудни в день, предшествующий процедуре. Далее в течение суток есть перед колоноскопией нельзя, можно пить лишь воду либо некрепкий чай, вплоть до прохождения процедуры.
Очистка кишечника
Накануне исследования следует провести очистку кишечника в домашних условиях с помощью клизмы или слабительных средств. Если этого не сделать, результаты диагностики могут быть не точными и процедуру придется проводить заново.
Очистка кишечника с помощью клизмы проводится дважды в день, предшествующий процедуре, и два раза перед самим обследованием.
Накануне очистка проводится перед сном (в 8-9 часов вечера) с интервалом в 1-1,5 часа. За один раз используют 1,5 литра жидкости для очищения кишечника. Перед тем, как готовиться к клизме для облегчения очищения можно принять касторовое масло или мягкие слабительные.
Как подготовиться к колоноскопии кишечника без применения клизмы?
Если опыта в использовании клизм нет и самостоятельно провести такую очистку затруднительно, рекомендуется применять специальные препараты, которые стимулируют и облегчают процедуру опорожнения кишечника. Это так называемые «лаважные» средства, действие которых основано на солях, не всасывающихся в кишечник.
Средства принимаются с большим количеством воды внутрь накануне процедуры – при этом количество выпитой воды зависит от веса и возраста человека. Выпитая жидкость не усваивается организмом, а промывает складки и полость кишечника, создавая очищающий эффект.
Наиболее популярные препараты для очищения кишечника:
- Фортранс – наиболее часто назначаемый препарат. Прием средства растягивается на несколько часов – схему приема и дозировку препарата расписывает врач (в среднем будет необходимо выпить около 3-х литров жидкости). Препарат хорошо очищает кишечник, но имеет не очень приятный вкус, поэтому может вызвать тошноту и рвотный рефлекс, его рекомендуется запивать соком лимона или заедать лимонной долькой.
- Лавакол – менее эффективный (в сравнении с Фортрансом) препарат, но имеет более доступную цену, легче переносится и не вызывает тошноту.
- Эндольфак – препарат последнего поколения. Средство имеет приятный вкус и оказывает довольно высокое слабительное действие.
- Флит фосфо-соды — в отличие от других препаратов, достаточно выпить всего 2 стакана средства для полного очищения кишечника.
Плюсом применения очищающих средств является легкость использования в домашних условиях и эффективность результата. К минусам относится тот факт, что за вечер будет необходимо выпить достаточное количество жидкости, которая не всегда обладает приятным вкусом.
Этапы проведения колоноскопии
Техника проведения процедуры достаточно проста и занимает в среднем 10-15 минут, если не требуется проведения дополнительных терапевтических мероприятий (см. видео).
Как делают колоноскопию кишечника:
- Пациент обнажается до пояса, после чего укладывается на левый бок (при этом колени должны быть прижаты к животу).
- Врач проводит обезболивание ануса с помощью специальных гелей и мазей (в зависимости от индивидуальной переносимости пациента).
- Врач плавными движениями вводит аппарат пациенту в прямую кишку. По мере продвижения колоноскопа по кишечнику врач изучает состояние стенок слизистой. Для создания лучшей видимости параллельно закачивается воздух, чтобы расправить складки кишечника.
В случае, если необходима биопсия, через эндоскоп вводятся местные анестетики и с помощью специальных щипцов берется образец ткани.
При удалении полипов или небольших доброкачественных образований используется специальная петля, с помощью которой захватывают и срезают выросты.
Обратите внимание! В большинстве специализированных клиник анестезия не проводится, т.к. колоноскопия не связана с сильными болевыми ощущениями.
Пациент ощущает некоторый дискомфорт при прохождении зонда по кишечнику из-за нагнетания воздуха. Но такие моменты обычно спокойно переносятся, а врач помогает пережить неприятные минуты, давая рекомендации по правильному дыханию во время прохождения зонда.

После процедуры: осложнения и отзывы
После проведения обследования могут некоторое время сохраняться неприятные ощущения – чувство распирания и дискомфорта в области кишечника. Это связано с попаданием во время исследования воздуха в кишечник. Неприятные симптомы можно убрать с помощью приема нескольких таблеток активированного угля.
Некоторое время после процедуры (2-3 часа) пациенту рекомендуется пробыть в лежачем положении, особенно если манипуляции были проведены с наркозом.
Осложнения при колоноскопии выявлены лишь в 1-3% всех случаев и связаны с особенностями патологии:
- Прободение стенок кишечника – возникает при наличии гнойных процессов на стенках кишечника;
- Кровотечения в кишечнике – возникают достаточно редко и устраняются с помощью прижигания;
- Боли в животе – возникают в основном после удаления новообразований и полипов и устраняются с помощью анальгетиков.
Большинство опасений пациентов связано с вопросом – больно ли проводить колоноскопию. Перед тем, как проводится колоноскопия кишечника, врач обязательно проводит консультацию, где рассказывает особенности проведения процедуры и решает вопрос об обезболивании.
Отзывы о прохождении колоноскопии обычно имеют положительный характер. Но существуют и отрицательные отзывы, благодаря которым пациенту начинает казаться, что колоноскопия – это серьезное и опасное испытание. Не стоит верить «страшилкам» о колоноскопии – безопасное прохождение процедуры во многом зависит от правильного настроя пациента.
Колоноскопия проводится в специализированных клиниках под наблюдением специалистов, поэтому процедура в большинстве случаев не влечет за собой неприятных последствий и проходит для пациента быстро и безболезненно.
Сколько стоит процедура зависит от того, где сделать колоноскопию – уровня медицинского учреждения, профессионализма врачей, оборудования и оснащения клиники. В среднем цена процедуры колеблется от 4500-7000 руб, с учетом наркоза цена будет выше на 2500-3000 руб.
Данная статья размещена исключительно в общих познавательных целях посетителей и не является научным материалом, универсальной инструкцией или профессиональным медицинским советом, и не заменяет приём доктора. За диагностикой и лечением обращайтесь только к квалифицированным врачам, в государственных больницах и частных клиниках.