Болезни желудочно-кишечного тракта обусловлены множеством факторов, среди которых – наличие врожденных патологий, неправильное питание, питье низкокачественной воды, инфекционные заболевания, вредные и тяжелые условия труда. Непроходимость кишечника – патология именно такого рода, связанная с нарушением моторики кишечника, что затрудняет своевременное выведение продуктов жизнедеятельности из организма. Это опасное явление, последствиями которого становятся некроз – отмирание пораженного участка кишечника – и воспаление брюшины, нередко приводящее к заражению крови.

Общая характеристика заболевания
Пищеварительная система устроена таким образом, что содержимое желудка перемещается в тонкий кишечник, где происходит обработка, частичное всасывание и дальнейшее поступление масс в толстый кишечник. В этом отделе формируются каловые массы, которые при нормальных условиях беспрепятственно продвигаются к анусу и выводятся естественным путем.
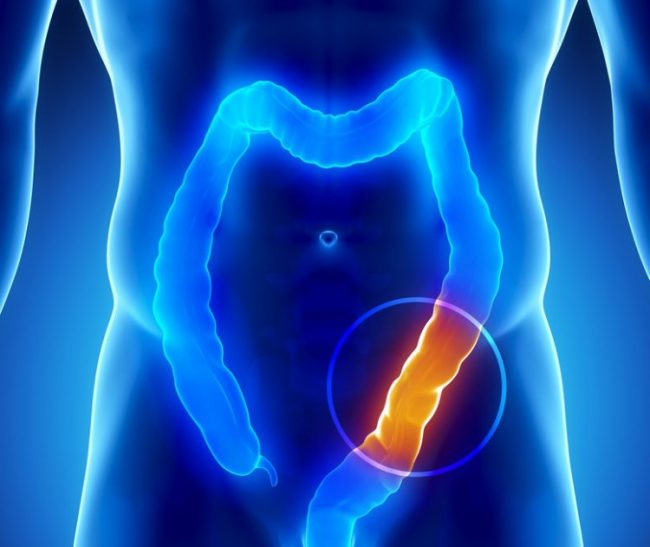
Непроходимость кишечника характеризуется состоянием, при котором просвет кишечника сужается либо перекрывается полностью, в результате чего полупереваренные массы не могут перемещаться и выводиться из организма.
Признаки непроходимости кишечника наблюдаются у людей разных возрастов, включая новорожденных и пожилых. Заболевание может быть как врожденным, так и приобретенным. Патология может распространяться на тонкий и толстый кишечник. В зависимости от места локализации непроходимости наблюдаются разные проявления.
Важно! При обнаружении проявлений такого заболевания необходимо срочно обращаться к специалисту: не исключено, что оно находится на той стадии, когда срочно требуется хирургическое вмешательство.
Факторы, способствующие развитию патологии
Механизм развития непроходимости кишечника изучен не полностью. Предполагается, что основная роль в этом процессе принадлежит нарушению местного кровообращения, которое возникает из-за разности показателей давления на разных участках сосудов. В результате в кишке появляется зона с повышенным давлением, из-за чего ее стенка растягивается, в ней снижается скорость кровотока и происходит остановка движения содержимого. При прогрессировании заболевания увеличивается число нефункционирующих сосудов и развивается отек кишечника.
Со временем стенки кишечника некротизируются – их ткани прекращают жизненную активность. Кроме того, они становятся проницаемыми, что позволяет инфекциям проникать в брюшную полость. В наиболее тяжелых случаях подобное может привести к сепсису – заражению крови.
Причинами непроходимости кишечника являются:
- нарушения в строении внутренних органов брюшной полости и брюшины;
- спаечный процесс – образование дополнительных тканей между укрывающим органы и выстилающим стенки полости листками брюшины. Спаечная непроходимость кишечника часто возникает после операции;
- патологии формирования кишечника. Они проявляются в перекручивании кишечных петель, что вызвано расширением и удлинением сигмовидной кишки, а также образованием узлов;
- закупорка кишечника инородными телами. В их роли могут выступать проглоченные предметы, каловые или желчные камни, скопления гельминтов;
- закрытие просвета новообразованиями и опухолями, развитие которых вызывает рак органов брюшной полости;
- скопление мекония – первых фекалий новорожденного, состоящих из переваренных в течение внутриутробного развития интестинальных эпителиальных клеток, слизи, воды и желчи. Если эти массы характеризуются повышенной вязкостью, то они закупоривают просвет кишки у новорожденных;
- сужение просвета кишечника, вызванное заболеванием сосудов либо эндометриозом;
- инвагинация стенок кишечника – внедрение одного сегмента кишечника в просвет другого. Часто такое состояние наблюдают у детей грудного возраста в период введения прикорма. Инвагинацию кишечника у взрослых вызывают вирусные кишечные инфекции, неблагоприятные бытовые условия;
- резкое изменение пищевого режима, например, употребление большого объема пищи на фоне продолжительного голодания. При таких условиях высока вероятность развития заворота кишок;
- воспалительные заболевания внутренних органов;
- открытые и закрытые травмы живота.
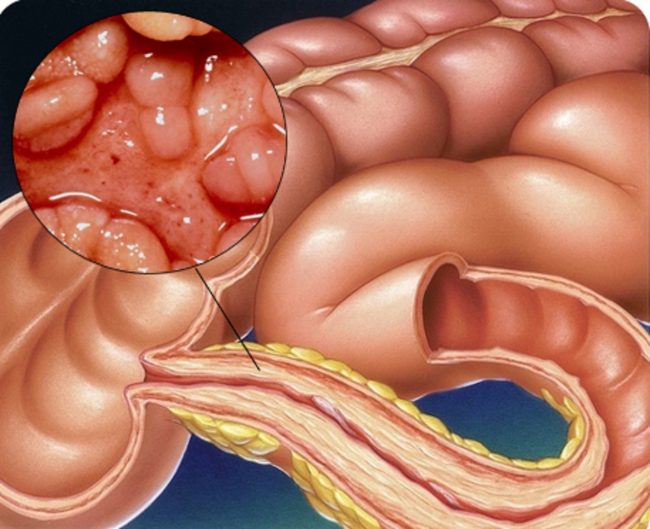
Все эти факторы создают препятствие для выполнения естественного процесса – выведения каловых масс из организма.
Классификация и клиническая картина заболевания
В зависимости от механизма возникновения, особенностей течения заболевания, степени закупорки просвета кишечную непроходимость классифицируют по видам.
По фактору происхождения заболевание рассматривают как:
- врожденное. В этом случае болезнь у человека возникает при наличии врожденных патологий, к числу которых относится отсутствие толстой или тонкой кишки;
- приобретенное. Такой вид непроходимости провоцируют изменения, происходящие в организме и ухудшающие функционирование его органов и систем.
В зависимости от механизма развития болезни выделяют такие формы:
- динамическая непроходимость. В этом случае снижается тонус кишечного тракта и перистальтика, возникает спазм, что приводит к развитию патологии;
- механическая. Заболевание развивается в результате появления механических препятствий, которые мешают продвижению пищи и жидкости по отделам кишечника.
Механическую непроходимость кишечника вызывают разрастание опухолей доброкачественного или злокачественного происхождения, увеличение рубцов, прохождение желчного камня. Закупорка просвета происходит изнутри, при этом ток крови не нарушается. Такой вид механической непроходимости называют обтурационным.
Такая форма заболевания может быть вызвана и перекрытием просвета снаружи, чему способствуют спайки, ущемление грыжи, заворот кишок. На фоне происходящих изменений нарушается кровообращение в органе, что повышает риск омертвения его клеток и тканей. Этот вид механической непроходимости называют странгуляционным.

В зависимости от места локализации выделяют:
- непроходимость тонкого кишечника, или высокая;
- непроходимость толстого кишечника, или низкая.
Закупорку тонкого кишечника чаще всего вызывают спайки. Спаечная непроходимость кишечника — результат воспалительного процесса или травмы брюшной полости. На поврежденной поверхности появляется защитная пленка – фибрин, позволяющий плоскому эпителию восстанавливать слой выстилки брюшины. К этой пленке снаружи прикрепляются серозные оболочки кишечника и сальника. В результате возникают склейки, предшественники спаек. Последние образуются тогда, когда защитный механизм – фибринолиз – замедляется, что способствует рубцовым изменениям фибринной пленки. В результате на месте временно существующей склейки формируется прочная долговечная спайка, разрушить которую можно только механическим путем.
По степени нарушения проходимости пищеварительного тракта выделяют следующие формы:
- частичная непроходимость кишечника. Такое явление возникает, когда просвет закрыт не полностью и некоторое количество каловых масс выводится наружу. Эта форма переходит в состояние полной непроходимости при передавливании кровеносных сосудов, питающих кишечник;
- полная непроходимость. В этом случае требуется срочное проведение операции.
По критерию клинического течения выделяют такие формы, как:
- острая непроходимость. В этом случае симптомы проявляются резко и выраженно. Ситуация усугубляется с каждым часом, возрастает вероятность летального исхода;
- хроническая непроходимость. Заболевание развивается медленно, причина чего – рост опухолей или спаек в желудочно-кишечном тракте. Когда новообразование достигает больших размеров, ситуация меняется: оно закупоривает кишку полностью, а заболевание переходит в острую стадию.
Обратите внимание! В своем развитии непроходимость толстого или тонкого кишечника проходит три стадии. Каждая последующая ухудшает состояние больного, поэтому риск неблагоприятного исхода существенно возрастает. Именно поэтому при первых же симптомах кишечной непроходимости больной должен обратиться за медицинской помощью.
Клиническая картина у взрослых и детей
Существует комплекс симптомов, характерных для кишечной непроходимости, которые проявляются у пациентов любого возраста. На раннем этапе развития они выражаются в следующем:
- боль, локализующаяся в области пупка;
- запор, невозможность выхода газов;
- тошнота. Ощущение тошноты, сопровождающееся урчанием в животе, без последующего выхода рвотных масс характерно для непроходимости толстой кишки;
- рвота. Обильные и многократные рвоты, не приносящие облегчения, характерны для непроходимости тонкой кишки.
Примерно через 12-18 часов к указанным симптомам добавляются новые:
- вздутие и асимметричность живота;
- урчание в животе, кишечные шумы;
- сухость во рту;
- нарастание признаков обезвоживания и интоксикации организма.
Третья стадия заболевания, которая наступает на третьи сутки после возникновения заболевания в острой форме, характеризуется лихорадкой и шоковым состоянием больного. Наблюдается повышенное потоотделение, бледность кожи, учащение сердечного ритма, гипотония. Исходом такого состояния может стать смерть больного.

У новорожденных симптомы кишечной непроходимости возникают при таких условиях:
- патологическое удлинение или сужение отдельного участка кишки;
- поворот петли кишечника;
- выворачивание части кишки и внедрение в другую.
Непроходимость кишечника у новорожденных выражается в приступах боли, локализующейся в животе, рвоте, наличии кровянистых выделений из заднего прохода, бледности кожных покровов. При такой патологии ребенок становится беспокойным, часто плачет.
Часто встречается непроходимость кишечника у пожилых людей, что объясняется наличием хронических заболеваний и гиподинамией. Чтобы узнать, что делать при непроходимости кишечника у пожилых людей, следует срочно обратиться к специалисту.
Симптомы непроходимости кишечника, которые могут наблюдаться людьми разных возрастов, обязательно должны стать поводом для обращения к врачу, который назначит необходимые диагностические мероприятия и адекватное лечение.
Диагностические методы
Чтобы определить, как лечить непроходимость кишечника, специалист проводит ряд диагностических мероприятий. Среди них:
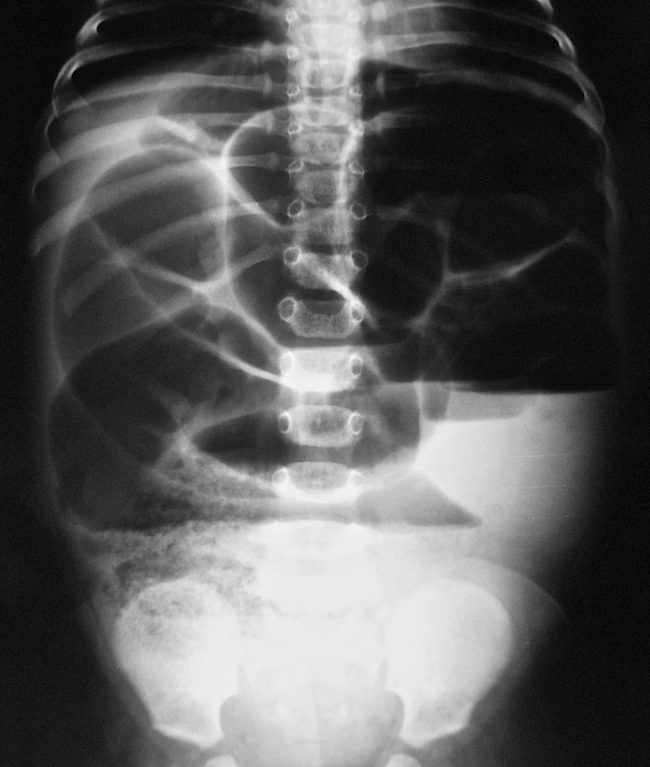
- обзорная рентгенография брюшной полости. Метод позволяет выявить кишечные арки, которые представляют собой раздутые газами участки кишки;
- рентгеноконтрастное исследование желудочно-кишечного тракта. Процедура позволяет определить локализацию закупорки в тонком или толстом кишечнике;
- колоноскопия. При проведении этой диагностической процедуры просматривают дистальные отделы толстого кишечника и выявляют острую кишечную непроходимость;
- УЗИ брюшной полости. В этом случае можно обнаружить воспалительные процессы или опухолевые новообразования, которые могут быть следствием рака.
В качестве объективного исследования специалист проводит осмотр пациента: язык при кишечной непроходимости покрывается белым налетом и становится сухим, живот приобретает асимметричную форму.
При подозрении на указанную патологию врач должен исключить вероятность других заболеваний с похожими симптомами. Это – холецистит, язвенная болезнь, аппендицит.
Основные подходы к лечению кишечной непроходимости
Лечение непроходимости кишечника проводится в условиях стационара. До проведения осмотра больного категорически запрещается проводить лечение в домашних условиях и использовать такие методы, как промывание желудка, прием слабительных препаратов, применение клизмы.
На ранних стадиях заболевания возможно проведение консервативной терапии, суть которой заключается в:
- очищении желудка и кишечника путем удаления содержимого через тонкий зонд;
- постановке сифонной клизмы;
- введении спазмолитических средств при выраженной перистальтике и схваткообразных болевых приступах;
- введении препаратов, стимулирующих моторику кишечника;
- внутривенном введении солевых растворов для коррекции водно-электролитного баланса.
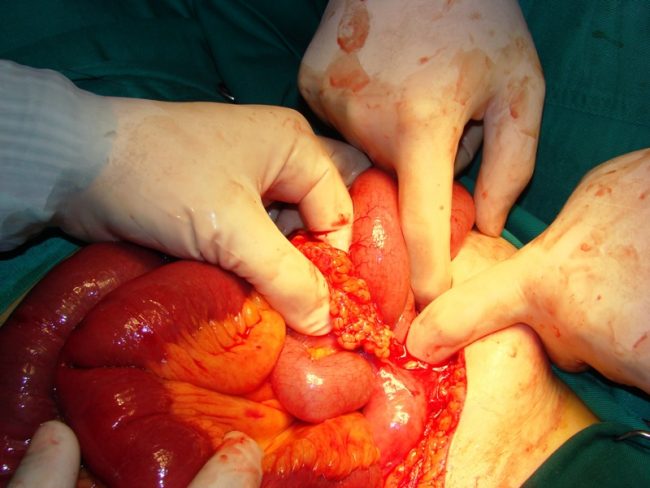
Операция требуется в том случае, если через 12 часов после начала консервативной терапии состояние пациента не улучшилось. В ходе хирургического вмешательства, в зависимости от формы заболевания, выполняются следующие манипуляции:
- рассечение спаек и удаление опухолей;
- удаление части кишки при ее некрозе;
- исправление заворота и узлов кишок;
- санация и дренирование брюшной полости.
В первые несколько дней после проведения операции больной должен соблюдать постельный режим. При этом назначается прием антибактериальных и восстанавливающих водно-солевой обмен препаратов.
Существуют также народные средства лечения непроходимости, например – прием заваренных отрубей на завтрак, настоя семян льна, постановка клизмы из льняных семян. Все они помогают бороться с такой проблемой, как запор.
Обратите внимание! Использовать подобные методы целесообразно только при частичном перекрытии просвета и только с разрешения врача.
Прогноз и последствия кишечной непроходимости зависят от того, как быстро и в каком объеме было начато лечение. Неблагоприятный исход наступает в случае позднего распознания патологии, при наличии неоперабельных опухолей, а также у пациентов пожилого возраста, анамнез которых отягощен хроническими заболеваниями.
Особенности рациона при непроходимости кишечника
Питание при непроходимости кишечника подразумевает соблюдение диеты. После лечения пациент должен построить рацион таким образом, чтобы кушать часто и небольшими порциями. Это помогает снизить нагрузку на желудочно-кишечный тракт и облегчить работу толстого и тонкого кишечника.
Диета при непроходимости кишечника подразумевает прием перетертой пищи в первый месяц после хирургического вмешательства. Разрешается употреблять:
- манную, гречневую, овсяную, рисовые крупы;
- термически обработанные овощи, не вызывающие вздутия живота;
- нежирный творог;
- нежирные сорта рыбы и мяса;
- фрукты, не способствующие вздутию живота.
Нельзя есть слишком горячую или холодную, а также грубую пищу.

Запрещается употреблять сладости, шоколад, жирное мясо и рыбу, бобовые, грибы, а также копченые, острые и соленые продукты, яблоки, белокочанную капусту, свежий хлеб и сдобную выпечку.
Чтобы не допустить наиболее неблагоприятного исхода, при первых же проявлениях кишечной непроходимости следует обратиться к врачу и начать лечение. Не следует думать, что длительный запор – временное явление, которое не повлияет на состояние здоровья: это может указывать на развитие опасного заболевания.
Данная статья размещена исключительно в общих познавательных целях посетителей и не является научным материалом, универсальной инструкцией или профессиональным медицинским советом, и не заменяет приём доктора. За диагностикой и лечением обращайтесь только к квалифицированным врачам, в государственных больницах и частных клиниках.





















